精神科や心療内科で、病名や診断が告げられない理由
【お願い】
「こころみ医学の内容」や「病状のご相談」等に関しましては、クリニックへのお電話によるお問合せは承っておりません。
診察をご希望の方は、受診される前のお願いをお読みください。
病名が告げられないまま治療がすすむことも
患者さんが困った症状があって病院に受診すると、内科や外科などの身体の病気では病名や診断を告げられることがほとんどだと思います。少なくとも、疑っている病気は教えてくれることが多いでしょう。
ガンなどの命に関わるような病気でも、最近では患者さんにしっかりと伝える風潮になってきています。もちろんその告知の仕方は慎重に行います。
しかしながら精神科や心療内科では、病名を告げられることは多くありません。なかには最後まで病名を告げられない方もいらっしゃいます。心の病が多様化する現代では、精神科や心療内科の領域はむしろ告知しにくい方向にすすんでいます。
ここでは、精神科や心療内科ですぐに病名や診断が告げられない理由について、お伝えしていきたいと思います。
精神科や心療内科で病名・診断をつけるということ
精神科や心療内科では、すぐには病名や診断を患者さんに告げないことが多いです。私が精神科医としてなりたての頃は、できるだけ明確な方がよいだろうという思い込みから、浅慮のもとに病名や診断を告げていました。
今思えば間違っている診断もたくさんありますが、そのことは大きな問題になりませんでした。それよりもむしろ、患者さんにとって治療的でなかったと後悔することが度々ありました。
精神科や心療内科では、心の病気を扱っていきます。心の病気は客観的に目に見えず、ときに正常と異常の境界もあいまいになります。その中で、心の病気を診断して病名を付けることの意味を考えていきましょう。
心の病に限らずどの病気でも大なり小なりいえることなのですが、病名を付けることにはメリットもデメリットもあります。「〇〇病」ということがわかることで、患者さんは自分が病人であるということが決まります。今まで「性格かも?」「気のせいかも?」と思っていたことが、「症状」として対象が明確になり、治療されていくことになります。
そのことは、一時的な患者さんの逃げ道になり、心の安らぎが得られるかもしれません。しかしながら同時に、社会からのレッテルになることもあります。自分の中での言い訳になることもあります。
ですから心の病を診断していく時には、慎重に進めていく必要があります。診断して病名を付けることが患者さんにマイナスになるようでは、診断する意味がありません。
このように精神科や心療内科では、病名をつけることが治療的でないことがあります。それだけでなく、心の病気のもつ特有の問題点や時代背景などによって、病名をつけることが難しくなっています。以下では、その理由についてお伝えしていきます。
現時点でわからない
まずはじめにお伝えしておきたいのが、心の病気は「現時点ではわからない」ということです。患者さんからみると医師の無能さをごまかしているように感じるかもしれませんが、一回の診察では「わからない」という医師の方が多くの場合で正しいです。
どうしてわからないのでしょうか?それには以下の2つがあげられます。
- 過去の記憶は患者さんに頼らざるを得ない
- 現在はあくまで長い経過の一時点にすぎない
心の病気を診断するためには、これまでの経過は非常に重要になります。しかしながら過去のエピソードは、患者さんから語られることから推測しなければなりません。もちろん本当のことをうまく聞きだすのも医師の技術なのかもしれませんが、それでも限界があります。
例えば、軽躁状態などはいい例です。患者さん自身は調子がいいので、大抵の場合は自覚していません。人は調子がいいこと=普通と感じてしまいます。
そして心の病は、一時点で判断できるものでもありません。病気によっては症状が動揺したりするものもあります。例えば認知症などは、どのような症状も前駆症状になりえるとまで言われます。経時的に見て、その症状の変化をみていかなければ診断ができないのです。
診断基準の変化
明確な診断基準がなかった時代は、心の病気は非常に幅がありました。日本の伝統的診断では、外因性・内因性・心因性と大きく3つにとらえます。その上で、さまざまな病気を診断して治療してきました。今よりもずっと病名自体が少なかったですし、物事の本質を大事にしてきたと言えます。
欧米を中心に、心の病気の診断のあいまいさをなくそうという試みで診断基準が作られました。ICDやDSMなどの診断基準をもとに、それに従っていけばどの医師が診断しても同じ病名になることを目指したのです。このような診断を操作的診断といいますが、できるだけ心の病気の輪郭をはっきりさせることを目指してきたのです。
しかしながら最近は、むしろ回帰していく風潮になってきています。スペクトラム(連続性)という考え方が、いろいろな精神疾患の領域で提唱されているのです。双極性スペクトラム、自閉症スペクトラム、強迫性スペクトラムなどをはじめ、さまざまなスペクトラムが提唱されています。
スペクトラムとは虹をイメージしていただくと理解しやすいです。虹は7色ともいわれますが、くっきりと分かれているわけではなく連続しています。
これまでの診断基準では、合併症に関しても診断基準をみたせばすべて病気としてあげられました。しかしながら合併症にも、本質的なものもあれば付加的なものもあり、程度の強いものも弱いものもあります。
今後の診断基準は、その症状の要素ごとに明確にはしながら、より本質を大事にしようという方向にいくと思います。このような過渡期にあることも、精神科・心療内科で診断により病名をつけにくい一因です。
軽症例が増加している
近年では、心の病気に対する敷居がかなり低くなっています。「うつ病は心の風邪」といったキャンペーン以来、心の病気が少しずつ精神科や心療内科で相談しやすい環境になってきています。
このこと自体はいいことなのですが、大きな問題点が2つ存在します。
- 正常と病気の境目がぼやけている
- 軽症とはいえ難治なケースが増えている
病院にくるレベルではとてもない方が、心配されて受診されることもあります。それこそ、先輩に相談すれば解決するような話なのです。そのようなケースでは、とても診断はできません。
また、軽症とはいえ難治なケースが増えています。うつ病をとってみても、その症状や背景は多様化しています。
このようなケースでは、薬を使えば単純によくなるというものではありません。そしてその多くの背景には、不適応となる心理的・人格的な課題があります。病名を告げる場合には、それが治療的となるタイミングである必要があります。
治療的でないことがある
病名を告げることが、必ずしも治療的でないことがあります。もちろんいずれは自分の病名を正しく知って、それを受け止めたうえで前向きに治療をしていく必要があります。
しかしながら心の病気では、その病名を受け止められない方も多いのです。そのような方に病名を伝えても、治療的ではなくなってしまうのです。
例えば、新型うつ病という社会の否定的な概念がつきまとう非定型うつ病を例に、病気を伝えることの治療へのデメリットをみてみましょう。非定型うつ病では病名を告げるに当たっては、大きく2つの面を考慮する必要があります。
- 社会での病気のイメージの悪さ
- 本人が病気を受け止められない
非定型うつ病は、その症状は気分反応性があり、過眠や過食、鉛のようといわれる強烈な倦怠感、拒絶されることの過敏さを特徴とするうつ病です。
気分反応性とは、自分にとってよいことがあると気分が軽くなるということです。周囲から見れば、「嫌なことをしている時はぐったりしているのに、遊びにはいけるのか」という印象になります。
このような診断がつけられると、怠けもの、自分勝手、未熟者、わがまま、という病気につきまとう印象がレッテルになります。ただでさえ精神疾患は腫れ物に触るように対応されることも多いのに、このレッテルが社会復帰を妨げることもあります。
また、本人が病気を受け止められないこともあります。自分の本当の姿と向き合うことには、非常に大きなエネルギーを必要とします。
症状が悪いときに伝えても、その大きさに耐えられません。さらに調子が悪化してしまいます。病名を告げる時は、本人が直面化に耐えられる状況でなければいけません。ですから精神科医は、少しずつその状況を探りながら病名を伝えていくのです。
病名を告げられないことのデメリット
インターネットの普及に伴って、医療情報にも非常にアクセスしやすくなりました。気になることを検索すると、ありとあらゆる情報が飛び込んできます。精神科や心療内科の患者さんは、心配になって薬や病気のことを調べることも多いでしょう。
病名を告げないことの最大のデメリットは、この情報のアクセスの容易さにあります。というのも、病名を知らなくても薬の情報は患者さんが自由に調べられるからです。さすがにラベルをつけかえて処方することはできません。
情報の面では3つの点があげられます。
- 間違った情報が氾濫している
- 心の病気には適応外処方が多い
- 主治医の経験に基づく意図が、時に一般論とは異なることがある
精神科の薬のことを調べていると、「この薬は怖いって書いてある」「症状がよくなったら止めていいって書いてあります」といった表現がいっぱい飛び込んでいます。このような情報を真に受けてしまって薬を自己中断してしまったり、ひどい場合は通院を自己中断してしまうこともあります。これが主治医としてはもっとも恐ろしいです。
また、心の病気の治療薬は、適応外処方という形で処方されることが多いです。実際には効果があるけれども、正式には承認されていない使い方というのは非常に多いです。ですから、患者さんがインターネットで調べて、びっくりしてしまうこともよくあります。
主治医が自分自身の経験に基づいて、何らかの意図をこめていることもあります。それが一般論とは異なることも少なくありません。「一般論から外れてしまうのはよくない」といえばそれまでですが、それが患者さんのタメであることもあります。
例えば、抗うつ剤のジェイゾロフトで説明してみます。ジェイゾロフトは1日1回の処方でも効果が持続する薬です。しかしながら、なかにはジェイゾロフトを飲むと落ち着くという患者さんがいます。プラセボ効果(偽薬効果)なのでしょうが、これを上手く使えば薬を減らせることがあります。あえて1日3回とかに分けて服用させることで、抗不安薬を使わなくても済むことがあるのです。
病名をどのように聞けばいいか
れでは、精神科や心療内科で病名や診断を聞くべきなのでしょうか?
それには、現在の情報化社会での精神科医療の現状も考えていく必要があります。要点をいえば、「薬の情報はいくらでも調べられる」という点が大きいのです。
私はできるだけ病名か状態像は伝えたいと思っていますが、それでも病気によっては慎重に伝えていきます。病名を主治医から伝えられていない方もお読みかもしれませんが、そこには意図がある場合も多いのです。
病名を知ることに耐えられるような状態でしたら、直接主治医に聞いてみてもよいでしょう。しかしながら症状がひどい時は、知ること自体がストレスになることもあります。そのような方は、まず自分の服用している薬がどうして使われているのかを知ることから始めましょう。
その上で薬がどうして使われているのか、主治医に聞いてみましょう。それによって、自分の病気をどのように考えているのか、どういう症状を抑えることが大切なのか、主治医の考えも見えてくるかと思います。症状が落ち着いてから、自分の病名を聞くようにしてください。
まとめ
精神科や心療内科で病名を告げられない理由についてみてきました。
- 診断には時間経過が大切なこと
- 診断基準がぼやけてきていること
- 軽症例が増えていること
- 治療的でないことがあること
それに対して、医療情報へのアクセスのしやすさが招く弊害をお伝えしました。
インターネットにあふれる情報は、正しいものばかりではありません。なかには専門家(騙っている人もいますが)として書いていても、自己利益のために情報を操作していることもあります。またインターネットの情報は、ことさらに悪い部分が強調されてしまうことが少なくありません。
ぜひ適切なタイミングで自分の病名や診断を知って、正しい方向に治療がすすむようになれば幸いです。
【お願い】
「こころみ医学の内容」や「病状のご相談」等に関しましては、クリニックへのお電話によるお問合せは承っておりません。
診察をご希望の方は、受診される前のお願いをお読みください。
【お読みいただいた方へ】
医療法人社団こころみは、東京・神奈川でクリニックを運営しています。
「家族や友達を紹介できる医療」を大切にし、社会課題の解決を意識した事業展開をしています。
医療職はもちろんのこと、法人運営スタッフ(医療経験を問わない総合職)も随時募集しています。
(医)こころみ採用HP取材や記事転載のご依頼は、最下部にあります問い合わせフォームよりお願いします。
![画像名の[sample]の部分に記事の名前を入れます](https://cocoromi-mental.jp/wp-content/uploads/2023/04/0390f3b07795cf162da516011a668f81-150x150-1.jpg)
執筆者紹介
大澤 亮太
医療法人社団こころみ理事長/株式会社こころみらい代表医師
日本精神神経学会
精神保健指定医/日本医師会認定産業医/日本医師会認定健康スポーツ医/認知症サポート医/コンサータ登録医/日本精神神経学会rTMS実施者講習会修了
カテゴリー:精神科について 投稿日:2020年8月9日
関連記事

悲哀のプロセスとは?対人関係療法で扱う喪失体験への対応
大切な人を失う体験は、人生の中でも大きなストレスイベントであるとされています。 喪失体験を乗り越えていく過程では、行き場のない感情や身体症状など多様な反応が起こります。 人生における危機の一つといえますが、時間の経過とと… 続きを読む 悲哀のプロセスとは?対人関係療法で扱う喪失体験への対応
投稿日:
人気記事
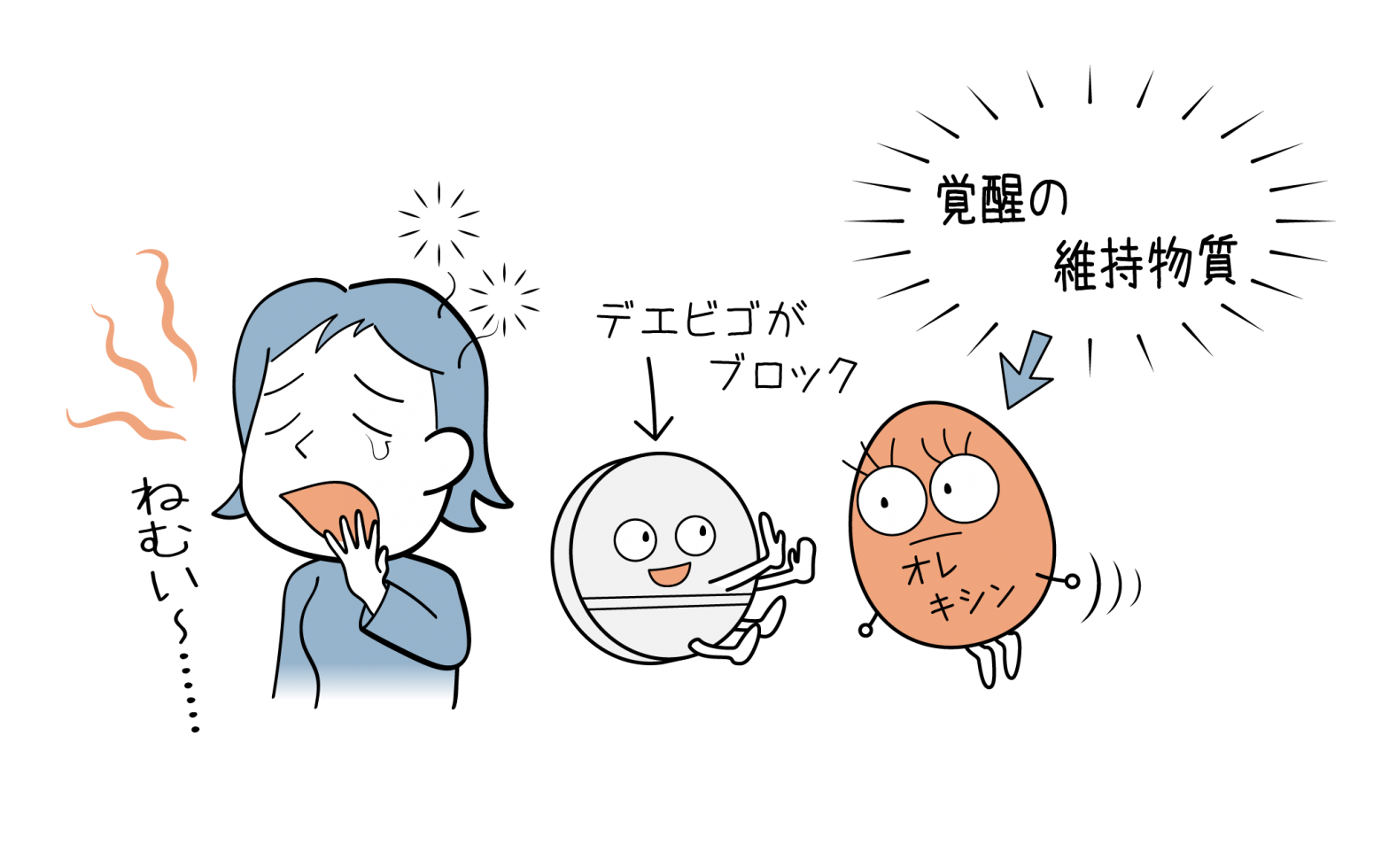
デエビゴ(レンボレキサント)の効果と副作用
デエビゴ(レンボレキサント)とは? デエビゴ(一般名:レンボレキサント)は、オレキシン受容体拮抗薬に分類される新しい睡眠薬になります。 覚醒の維持に重要な物質であるオレキシンの働きをブロックすることで、睡眠状態を促すお薬… 続きを読む デエビゴ(レンボレキサント)の効果と副作用
投稿日: