
- 元住吉駅前こころみクリニック
内科・小児科・耳鼻咽喉科・婦人科 - MOTOSUMIYOSHI-EKIMAE COCOROMI CLINIC
internal・pediatrics・otorhinolaryngology・gynecology

インフルエンザについて詳しく知りたい方は、こちらをご覧ください。
まずはインフルエンザワクチンがどのように製造されるのかについてお伝えしていきましょう。
インフルエンザにも様々なタイプがあることは知られているかと思いますが、流行するタイプが毎年異なります。世界での流行状況からどのタイプがはやるのかを世界保健機関(WHO)が予測し、それに基づいて日本の研究機関でも検討してワクチンのタイプを決定します。
今年のタイプが決まったら、ワクチンの製造に入ります。インフルエンザワクチンは、鶏の卵から作られます。インフルエンザウイルスを卵に摂取してウイルスを増殖させ、それをエーテルで処理することで感染力をなくします。
こういうワクチンを不活化ワクチンといいますが、ウイルスの殻の部分(HA)だけにしたものがワクチンです。インフルエンザウイルスの死骸みたいなものです。
こうしてできたインフルエンザワクチンを体に接種すると、免疫細胞がウイルスの外見を認識して、覚えこませることができます。そうすると、本物のインフルエンザウイルスが身体に侵入してきたときに、一気に攻撃する体制が出来上がります。
インフルエンザの予防接種の最適な時期について考えていきましょう。
インフルエンザワクチンは、すぐに効果が発揮されるわけではありません。インフルエンザワクチンを接種することで、身体の免疫が敵のことを覚える必要があります。
免疫体制がととのうまでに、2~3週間ほどかかります。その効果も、ずっと持続するわけではありません。3~5カ月ほどで効果が薄れてしまいます。ですから流行の時期を見極めて、インフルエンザの予防接種を受ける必要があります。
インフルエンザの流行というと「冬」というイメージがおありだと思いますが、具体的にみてみましょう。
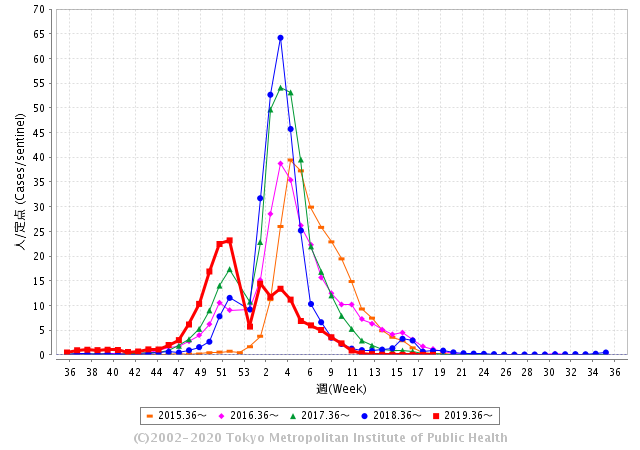
東京都感染症情報センターの統計になります。2020年5月10日(第9週)時点でのデータです。※2020年・2021年は新型コロナウイルス流行のため、インフルエンザ感染が統計上ゼロになっています。
このグラフをみていただくと、45週(11月中旬)から少しずつ増え始める年と、年末年始に一気に増えていく年に分かれます。
つまり、
これがインフルエンザの流行時期といえます。
インフルエンザワクチンの効果が2~3週かかることを考えると、
が予防接種の最適な時期といえると思います。もちろん、多少前後しても問題はありません。
インフルエンザの流行は皆さんが思っているよりも長く、ゴールデンウイークまでは患者さんもいらっしゃいます。3月をすぎると感染が落ちついていくため、ピークはおおむねカバーできます。
インフルエンザワクチンを予防接種することで、敵を身体の免疫におぼえさせることができます。メモリーB細胞という免疫細胞が記憶しておくことで、次に同じ敵が来たときにすぐに思い出し、抗体をつくって一気に攻撃体制を整えることができるのです。
インフルエンザの予防接種を行っても、インフルエンザウイルスが身体に入り込んできてしまうのは防ぐことができません。空気の通り道である気道にウイルスが侵入してくると、それを防御するのは粘膜免疫になります。これを突破されると、身体に侵入してきてしまいます。
そういう意味では、インフルエンザワクチンを接種していても、一度はインフルエンザウイルスに「感染」してしまうのです。ですがワクチンの効果はここから発揮され、免疫のスイッチがすぐさま入ってやっつけてしまいます。
その結果、インフルエンザウイルスの感染が広まる前にやっつけてしまうのです。ですから、「感染」してしまったことすら気づかないのです。
ですが免疫の働きが不十分だと、たとえタイプがばっちり当たっていたとしても症状が生じてしまいます。ですがその症状は、予防接種をしなかった場合よりも軽減されるのです。
インフルエンザの予防接種は、お子さんでは2回行う必要があります。
ちなみに生後6か月までは、お母さんからの免疫が残っているためインフルエンザにはかかりにくいといわれています。
それではなぜ、子どもでは2回の接種が必要になるのでしょうか?インフルエンザワクチンによる免疫がつきにくい理由についてお伝えしましょう。
乳幼児では、「免疫の未熟さ」が原因となります。免疫が未熟なため、ワクチンの効果もつきにくいのです。しかしながら重症化を予防してくれる効果が期待でき、インフルエンザ脳炎・脳症といった重症化を防げる可能性がありますので、乳幼児でもできれば接種したほうが良いと思われます。
ご家庭に乳幼児がいる場合、周りの大人がウイルスを持ち込まないことや、子どもを人込みに連れて行かないように配慮することも必要になります。
ある程度の年齢になれば、免疫機能も整えってくるのですが、13歳未満で2回の接種が必要となる理由は、「過去にインフルエンザにさらされていない可能性があるため」になります。
インフルエンザワクチンは不活化ワクチンに分類され、生ワクチン(感染力を弱らせたもの)よりも効果が強くありません。免疫は学習をしてくれて、2回目はより免疫が増強されます。この効果を、ブースター効果といいます。
大人であれば、インフルエンザにかかってしまった方は多いと思います。自覚がなくとも、ウイルスにはさらされています。すでに免疫が一度作られているため、1度の予防接種で十分な免疫がつきます。
しかしながら13歳以下の子供では、インフルエンザウイルスにさらされていたことがない可能性があり、念のため2回の予防接種を行う方が効果が確実になります。
インフルエンザの予防接種は、ほとんどの方が問題なく受けることができます。ですが希望された方が必ず受けられるわけではありません。
このような方は、医師と相談が必要です。
発熱状態にあると、何らかの感染などに対して免疫反応が起こっている可能性が高いです。インフルエンザワクチンも免疫反応を引き起こすため、熱が高い方は控えたほうが良いです。急性疾患にかかっている場合も同様に、予防接種が負担となってしまいます。
卵によるアレルギーに対する判断は、難しいところです。卵を食べて軽度のアレルギー反応を引き起こすという方では、欧米ではインフルエンザワクチンは問題ないとされています。
ですが過去にアナフィラキシーなど、重度のアレルギーが出た方に対しては、さすがに避けたほうがよいとされています。
日本のインフルエンザワクチンは欧米に比べても非常に優れているといわれていて、卵の含まれている量も極めて微量(1ng程度)といわれています。日本でインフルエンザワクチンを打ってアナフィラキシーショックを起こした例は、私が調べた限り見つかりませんでした。
卵アレルギーの方は医師と相談し、インフルエンザワクチンを接種するかを検討してください。
妊婦さんは、インフルエンザの予防接種は行うべきなのでしょうか?
結論から申し上げると、妊娠中のインフルエンザワクチンの接種は推奨されています。とくに妊娠4か月をすぎた妊婦さんには、インフルエンザワクチン接種が推奨されています。
インフルエンザに妊婦さんがかかってしまっても、胎児にウイルスが感染するわけではありません。むしろ母体への負担の方が問題となります。
妊婦さんがインフルエンザにかかってしまうと、重症化しやすいといわれています。お母さんの状態が悪くなると、切迫早産などにつながってしまうことがあります。
ですから妊婦さんは、インフルエンザ予防接種が推奨されています。インフルエンザワクチンは不活化ワクチンですので、胎児への影響は基本的にはないと考えられています。
インフルエンザの予防接種は、誤解されて理解されていることも少なくありません。よくある誤解をお伝えしていきます。
インフルエンザはタイプが外れたら効かないという誤解されている方が少なくありません。
確かにインフルエンザは流行するタイプが毎年変わり、その当たりはずれはあります。ですがインフルエンザワクチンの流行が外れてしまっても、50~60%の予防効果があったとされる報告もなされています。
予防効果は薄れてはしまいますが、タイプが外れてもそれなりの効果は期待できるといえます。
予防接種をしたらインフルエンザにかかってしまうという誤解をされている方もいらっしゃいます。
インフルエンザは不活化ワクチンですから、感染力はまったくありません。ウイルスの死骸を入れているようなものですから、インフルエンザに感染してしまうことはないのです。
インフルエンザ予防接種を行った直後に感染してしまえば、予防接種が原因に感じてしまうかもしれません。こういった偶然によって広まった誤解なのかもしれません。
インフルエンザワクチンにも、副作用はあります。
ですがそのほとんどが、
といったものになります。20~30%ほどの方に、これらの副作用(副反応)が認められます。
これらの副反応は、通常は数日で薄れていきます。免疫をつけていくのにあたって、仕方がない反応といえます。
気をつけるのは、ごくまれですがアレルギー反応が生じてしまうことです。これはどのような薬剤でもいえることです。アレルギーがひどい場合、アナフィラキシー(発疹・じんましん・呼吸困難など)から血圧が低下してショック状態になってしまうこともあります。
ほとんどが注射をして30分以内なので、接種後しばらくすれば問題ありません。何らかのアレルギー症状があれば、すぐに医療機関にご相談ください。
インフルエンザの流行は毎年異なります。それを予測して、予想してワクチンを作っていきます。
インフルエンザは毎年、A型とB型が流行します。そのうちA型は、
この2タイプに固定されています。B型はやっかいで、
の2タイプが混合流行していることが続いていました。
このことから、WHOでは2013年より、この4つのタイプすべてをカバーする4価ワクチンを推奨するようになりました。日本では遅れることの2015年、4価ワクチンに切り替わりました。
インフルエンザの予防接種の費用は、基本的には医療機関が自由に設定することができます。
このため医療機関によって異なりますが、およそ3,500円(税抜き)~になることが多いと思います。インフルエンザの予防接種費用が助成されることがあります。
インフルエンザを予防することで医療費の抑制にもつながりますし、仕事を休むことでの機会損失を防ぐことができます。このことは健康保険組合にもメリットがあるため、助成制度が作られている場合があります。
また市町村ごとに、高齢者に対するインフルエンザ予防接種の助成制度があります。
当院のある川崎市では、
これに該当する方は2,300円でインフルエンザ予防接種が可能です。障害者1級レベルとは、寝たきりレベルと考えてください。この条件を満たしたうえで、
これに該当する方は、自己負担なしでインフルエンザ予防接種が可能です。
インフルエンザ予防接種といえば、注射というイメージをお持ちだと思います。日本でも2024年度より承認となりましたが、点鼻によるインフルエンザワクチンも海外では以前より発売されています。
従来のインフルエンザワクチンは、メモリーB細胞にウイルスを認識させて形を記憶させて、次に敵が来たときにすぐに見つけ、IgGという抗体による攻撃体制を整えるメカニズムでした。
それに対して新しい点鼻ワクチンは、 鼻の粘膜で分泌型IgA抗体を作ります。このIgAは粘膜免疫といわれていて、鼻腔にインフルエンザウイルスがついた時点で攻撃するというメカニズムです。身体にウイルスが侵入する前からブロックします。
特に子供では効果が高いといわれていて、海外では「フルミスト」という商品として販売されています。フルミストは生ワクチンになっており、感染力を弱めたウイルスになります。
しかしながらフルミストは、一部のインフルエンザウイルスに対して効果を示さなかったという報告をうけて、米国予防接種委員会が推奨を取り下げたことがありました。
フルミストの副作用は、鼻水・鼻づまり・咽頭痛・発熱になります。特に鼻づまりが多く、軽度の症状も含めたら3割程度になります。
基本的には安全性は高いと思いますが、国が承認していない薬剤ですから、万が一のことがあった場合に救済制度が使えません。個人輸入している医療機関のみで受けることができます。
対象年齢は2歳~49歳となっており、乳幼児と高齢者は使うことができません。また妊娠されている方も、生ワクチンのため使用は推奨されていません。
2019年に日本で初めての経鼻ワクチンの治験が終了し、承認申請の段階に入ったというニュースが出てまいりました。生ワクチンのフルミストとは異なり、注射と同様の不活化ワクチンとなります。医療の場で使われるようになることが期待されています。
インフルエンザ2024/2025年度でのワクチンは、以下の3タイプと予想して製造が開始されています。
前年から、A型が2つとも変更となっています。
またB形については山形系統がなくなり、今年は3価ワクチンとなっています。
新型コロナウイルス感染症の流行が続く中、インフルエンザがどれくらい流行するか予想が困難です。
コロナワクチンと比べればリーズナブルですので、予防に備えていただいたほうが良いかと思います。
現状では、生産は順調にすすんでいるとのことでした。
インフルエンザについて詳しく知りたい方は、インフルエンザのページ をご覧ください。
インフルエンザ2023/2024年度でのワクチンは、以下の4タイプとなりました。
前年から、A型のH1N1のみ変更となっています。
例年より感染が早まり、インフルエンザが流行した年となりました。
インフルエンザ2022/2023年度でのワクチンは、以下の4タイプと予想して製造されました。
前年から、A型のH3N2とB型のビクトリア系統が変更となっています。
この2年間、インフルエンザウイルスの流行はゼロとなっていました。
しかしながら6月には東京都の学校でインフルエンザによる学級閉鎖がおこったり、南半球での流行が認められています。
この年のインフルエンザは例年よりも少なめでしたが感染拡大がみられました。
コロナと同時感染しており、例年よりも春先にも続いていたのが特徴的でした。
インフルエンザ2017/2018年度でのワクチンは、以下の4タイプとなっていました。
前年から変更になったのは、AシンガポールH1N1株のみになります。
2017/2018年度は、もともとA型の株が他のタイプを想定していました。
となっていたのですが、増殖効率が悪くて必要な量の7割ほどしか生産ができないことが分かりました。このため急きょ、昨年と同じA香港(H3N2)に変更となりました。
このため2017/2018年度は、インフルエンザワクチンの供給が遅れました。インフルエンザ予防接種が枯渇してしまい、希望しても接種できない方もいらっしゃいました。
インフルエンザ2021/2022年度でのワクチンは、以下の4タイプと予想して製造が開始されています。
前年から、A型はH1N1およびN3N2共に、変更となっています。B型は変更となっていません。
新型コロナウイルス感染症の流行のなか、この年も感染はほとんど認められませんでした。
インフルエンザ2020/2021年度でのワクチンは、以下の4タイプとなりました。
前年から、A型はH1N1およびN3N2共に変更となっています。B型は山形系統は同様ですがビクトリア系統が変わっています。
新型コロナウイルス感染症の脅威が続く中、高齢者に対するインフルエンザ予防接種が無料とされる政策がとられ、多くの方が接種されました。
そういった集団免疫の効果、マスクや手洗いなどのセルフケア、検査医療機関が減ったことをうけて、インフルエンザの流行は全く起こりませんでした。
インフルエンザ2019/2020年度でのワクチンは、以下の4タイプとなりました。
昨年と比べて、B型は同じタイプになっています。A型については、今年は新しいタイプとなっています。新型コロナウイルス感染症の影響もあり、インフルエンザが少ない年となりました。
インフルエンザ2018/2019年度でのワクチンは、以下の4タイプと予想して製造されました。
前年と比べて、H1N1と山形系統は同じタイプになっています。H3N2とビクトリア系は、新しいタイプとなっていました。
インフルエンザについて詳しく知りたい方は、診療内容のインフルエンザのページ をご覧ください。

〒211-0025
神奈川県川崎市中原区木月1-22-1
元住吉プラザビル 2階/3階
東急東横線・目黒線元住吉駅西口より
徒歩1分
〒211-0063
神奈川県川崎市中原区小杉町3-1501-1
セントア武蔵小杉A棟203
JR線・東急線 武蔵小杉駅より徒歩2分
〒223-0061
神神奈川県横浜市港北区日吉2-1-4
G.C.HIYOSHI 2階/3階
J東急線・グリーンライン 日吉駅直結(0分)
〒211-0063
神奈川県川崎市中原区小杉町3-1501-1
セントア武蔵小杉A棟203
JR線・東急線 武蔵小杉駅より徒歩2分
〒211-0025
神奈川県川崎市中原区木月1-28-5
メディカルプラザD元住吉 3階
東急東横線・目黒線 元住吉駅から徒歩3分
〒211-0063
神奈川県川崎市中原区小杉町3-20-1
光ビル20 7階
JR線・東急線 武蔵小杉駅から徒歩4分
〒211-0025
神奈川県川崎市中原区木月1-28-5
メディカルプラザD元住吉 3階
東急東横線・目黒線 元住吉駅から徒歩3分
〒211-0025
神奈川県川崎市中原区木月1-33-25
NEXUS Grand Mounthelie 1B
元住吉駅から徒歩2分